Sinn und Notwendigkeit von Dehnungen bei Neuromuskulären Erkrankungen
Aus MUSKELREPORT 2/2012 (Erstabdruck: 2004),
mit freundlicher Genehmigung von Martin Kemper
Der muskelkranke Patient erlebt, dass seine Muskulatur allmählich schwächer wird.
In der Folge fällt es ihm immer schwerer, komplexe und kraftvolle normale Bewegungen auszuführen, wie zum Beispiel Treppe steigen, Aufstehen, Bergauf- oder -abgehen, schließlich auch die Körperbalance im Gehen und Stehen.
Mit schwindender Kraft nutzt er Kompensationen (Ausgleichs- und Trickbewegungen), um Energiereserven zu sparen. Solange Bein- und Fußgelenke ausreichend beweglich sind, steht und geht er – Ressourcen schonend – bevorzugt arretiert (überstreckt) und in subjektiv „bequemer“ und sicherer Überstreckung der Wirbelsäule.
Schon geringe Einschränkungen der Beweglichkeit würden die individuelle Haltungsökonomie behindern, denn der Betroffene müsste jetzt ständig leicht gebeugte Gelenke gegen „Einknicken“ kontrollieren, obwohl er nur geringe Streckkraft besitzt. Das kostet viele unnötige Kraftreserven, die zunehmend weniger aufgebracht werden können – also meidet er mit fortschreitender Krankheit solche unsicheren „Kraftakte“ und wird irgendwann wahrscheinlich rollstuhlpflichtig.
Im Rollstuhl bewegt er seine Muskeln und Gelenke deutlich weniger, das Gewebe wird steifer, schließlich treten Mobilitätsdefizite bzw. (Beugemuskel-)Kontrakturen auf. Es entwickeln sich einseitige Fehlhaltungen und generelle Haltungsunsicherheit.
Vor dem Hintergrund der beschriebenen Krankheitsentwicklung tritt die Frage nach prophylaktischen oder ausgleichenden Muskel- und Gelenkdehnungen auf. Sie wird allerdings kontrovers diskutiert.
Bedenken gegenüber Dehnungstherapie
Treten möglicherweise Schmerzen durch Dehnung auf? Riskiert man Überdehnung? Schwächt Dehnung dystrophische oder atrophische Muskeln?
Teirich-Leube warnte in den 70er und 80er Jahren vor einem so genannten „Dehnungsrückstand“: Sehr schwache Muskeln hätten nicht genügend inneren Halt und Spannkraft, um lang dauernde Dehnungen zu tolerieren. Nach einer Dehnungsbeanspruchung, wie z. B. einer tiefen Sitzposition oder dem forcierten Beinüberhang über eine Bankkante, könne die erneute Anspannungsfähigkeit zunächst stark unterdrückt sein. Der Betroffene würde dann kaum in der Lage sein aufzustehen, vielleicht sogar stürzen.
Auf Dauer könne Muskeldehnung die betroffene Muskulatur schädigen, indem sie zu weiteren Muskelfaserzerstörungen beitrage und den Körper so zusätzlich schwächt.
An der Asklepios-Weserberglandklinik in Höxter wurden innerhalb einer lang angelegten Therapiestudie (1985 bis 2005) umfangreiche Erfahrungen mit neuromuskulären Patienten gesammelt. An über 4000 Personen wurden Verlaufsbeobachtungen und Funktionsmessungen durchgeführt. Betroffene mit einer großen Bandbreite von Krankheiten in allen Stadien wurden systematisch nach verschiedenen physiotherapeutischen Schwerpunkten behandelt und die Therapie dokumentiert.
An kontrakten Rollstuhlpatienten zeigte sich hier unter Anderem, dass ihre Beugemuskeln meistens kräftiger geblieben waren als deren Streckpartner – bedingt durch das Ungleichgewicht konnten sie sich eben dauerhaft verkürzen und an die sowieso schon einseitige Haltung anpassen. Folglich lassen sich solche schwachen Streckmuskeln physiotherapeutisch wesentlich schlechter ansprechen und trainieren als Beugemuskeln! Selbst gezielte Physiotherapie mit aktiven oder assistiven Streckübungen kann ohne entlastende Dehnungstherapie der Antagonisten wenig daran ändern. Ausschließliche „Kräftigung“ würde im Einzelfall vielleicht sogar die Fehlfunktion fixieren.
Pluspunkte für gezielte Dehnungstherapie
Immobile Muskelkranke geraten schnell in einen Teufelskreis von Kraftlosigkeit mit folgender Immobilität/Kontraktur. Hier sollte konsequent mit physiotherapeutischen und physikalischen Verfahren angesetzt werden, um ihn zu beeinflussen und die Lebensqualität sowie relative Selbstständigkeit zu erhalten.
Gezieltes therapeutisches Dehnen zeigt Vorteile, die im Endeffekt auf die gesamte Alltagsmobilität wirken können. Motto:
Erhalten oder Verbessern der Beweglichkeit – Voraussetzung für erleichterte Bewegungen eines schwachen muskelkranken Menschen.
Deswegen sollte ein wichtiger Schwerpunkt der Therapie aus passiven Maßnahmen bestehen, die die Elastizität von Muskeln und Gelenken positiv beeinflussen, um mit begrenzten Kräften optimal haushalten zu können.
Wie kann man physiotherapeutische Dehnungstherapie gestalten?
Alle Muskeln dehnen?
Es werden nicht alle Muskeln gedehnt, sondern – nach genauem Befund – die verkürzten Muskelgruppen, die die Haltung und Aufrichtung negativ beeinflussen. In der Regel sind das Beugemuskeln von Beinen und Oberkörper, manchmal auch bindegewebig durchsetzte steife Rückenmuskeln (Hyperlordose in der Lendenregion und im Nacken). Durch die dazu gewonnene Mobilität erhalten geschwächte Streckmuskeln bessere Bedingungen, den Körper und die Beine müheloser in aufrechter Position zu halten.
Aktiv-passiv
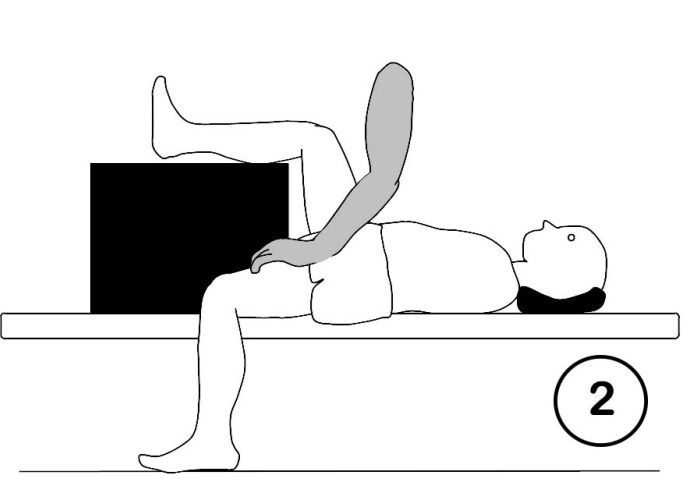
 Die Dehnung erfolgt im direkten Zusammenhang mit aktiven Bewegungsübungen. Nur so kann der Patient die Vorteile erleichterter Bewegung in seinem Übungsprogramm direkt ausnutzen.
Die Dehnung erfolgt im direkten Zusammenhang mit aktiven Bewegungsübungen. Nur so kann der Patient die Vorteile erleichterter Bewegung in seinem Übungsprogramm direkt ausnutzen.
Mit Gefühl
 Da verkürzte Muskeln ungünstiger als gesunde elastische Muskeln auf Belastung reagieren, sollte die Dosierung von Dehnungsreizen behutsam erfolgen. Es kann zum Beispiel problematisch sein, kontrakte Körperabschnitte frei hängen zu lassen, um den Dehnungsreiz zu intensivieren. Treten Ausweichbewegungen, Abwehrspannung und Schmerzen als Kriterien für mögliche Überlastungen auf? Sinnvoll ist es, die gedehnten Körperteile sicher abzulegen oder zu unterstützen, so dass durch die Dehnposition selbst keinerlei Gelenk- oder Muskelstress entstehen kann. Freie Dehnpositionen sollte man vermeiden.
Da verkürzte Muskeln ungünstiger als gesunde elastische Muskeln auf Belastung reagieren, sollte die Dosierung von Dehnungsreizen behutsam erfolgen. Es kann zum Beispiel problematisch sein, kontrakte Körperabschnitte frei hängen zu lassen, um den Dehnungsreiz zu intensivieren. Treten Ausweichbewegungen, Abwehrspannung und Schmerzen als Kriterien für mögliche Überlastungen auf? Sinnvoll ist es, die gedehnten Körperteile sicher abzulegen oder zu unterstützen, so dass durch die Dehnposition selbst keinerlei Gelenk- oder Muskelstress entstehen kann. Freie Dehnpositionen sollte man vermeiden.
(Abb. 1 und 2).
Nah am Gelenk
 Da meistens nicht nur Muskeln, sondern auch Gelenkkapseln verkürzt sind, sollte die Therapie gelenknah stattfinden. Der Therapeut kann gelenk- und muskelbezogene Techniken verknüpfen. So wird die Behandlung nicht nur effektiv, sondern auch schmerzfrei.
Da meistens nicht nur Muskeln, sondern auch Gelenkkapseln verkürzt sind, sollte die Therapie gelenknah stattfinden. Der Therapeut kann gelenk- und muskelbezogene Techniken verknüpfen. So wird die Behandlung nicht nur effektiv, sondern auch schmerzfrei.
Funktionsstellungen
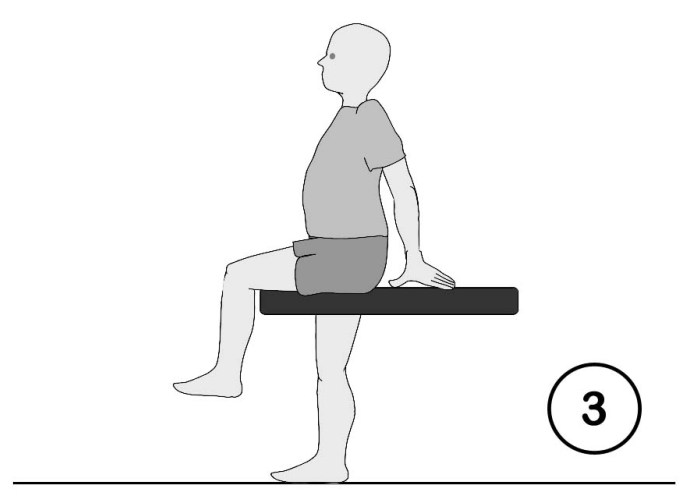
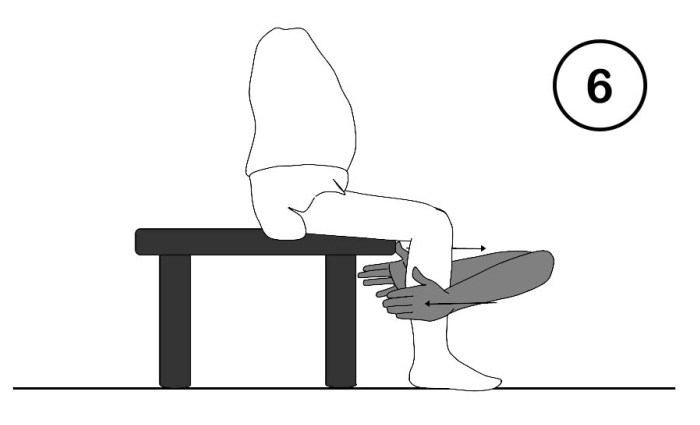
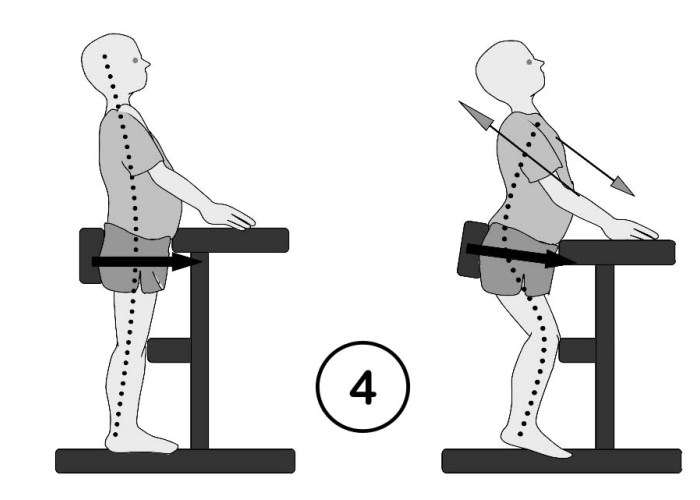 Nicht immer muss Dehnung in liegenden Positionen ablaufen, denn hier kann die Belastung von Hüft- und Schultergelenken sowie Wirbelsäule unangenehm stören – Beine und Arme fallen oft unkontrolliert nach außen. Die Dehnung in Funktionsstellungen aus dem Alltag kann dem gegenüber deutliche Vorteile haben. Die Therapie findet dann in so genannten geschlossenen Ketten statt, die zudem typischen Alltagsanforderungen meistens besser entsprechen. Hier soll der abgesicherte hohe (Halb-)Sitz (Abb. 3) und der physiologisch optimierte Stand (Abb. 4) genannt werden.
Nicht immer muss Dehnung in liegenden Positionen ablaufen, denn hier kann die Belastung von Hüft- und Schultergelenken sowie Wirbelsäule unangenehm stören – Beine und Arme fallen oft unkontrolliert nach außen. Die Dehnung in Funktionsstellungen aus dem Alltag kann dem gegenüber deutliche Vorteile haben. Die Therapie findet dann in so genannten geschlossenen Ketten statt, die zudem typischen Alltagsanforderungen meistens besser entsprechen. Hier soll der abgesicherte hohe (Halb-)Sitz (Abb. 3) und der physiologisch optimierte Stand (Abb. 4) genannt werden.
Dehnen mit Schienen?
Nachtlagerungsschienen werden von den meisten Patienten eher abgelehnt, weil sie den entspannten Schlaf stören. Außerdem halten sie Körperteile oft in nicht alltagsrelevanten Situationen gedehnt. Bei dem gewünschten Vorteil, der vollkommenen Muskelentspannung im Schlaf, sollte man also die Frage stellen: Wer kann sich in Dehnhaltungen wirklich entspannen? Der beabsichtigte Effekt einer besseren Körperkontrolle mit weniger Beschwerden ist in wachem Zustand wahrscheinlich besser erreichbar, wenn konsequent behandelt wird, zumal der Betroffene die Dehnungstherapie dann in sinnvollem Zusammenhang erlebt.
Mobilität – leichte Bewegung
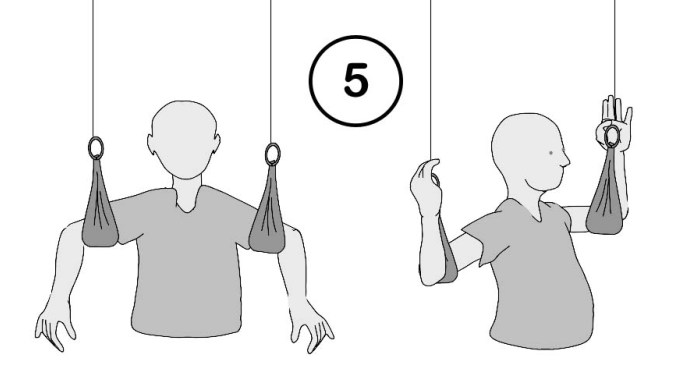 Aktive Bewegungsübungen sollten in ihrer Dosierung genau auf die Kraftreserven der Muskelkranken abgestimmt sein. Ansonsten besteht die Tendenz, überangestrengte Fehlbewegungen (sog. „Ausweichbewegungen“) zu benutzen, um das Bewegungsziel zu erreichen. Das wäre nicht besonders schlimm, wenn dadurch nicht die durch gezielte Dehnung erreichten Verbesserungen und Erleichterungen wieder zunichte gemacht würden. Gerade die Kombination von Dehnung und erleichterter Bewegung wirkt sich günstig auf Körperhaltung und Koordination aus (Abb. 5, rechts). Hier leistet der Schlingentisch gute Dienste, denn um pendelnd aufgehängte Körperteile zu bewegen, braucht es kaum Kraftanstrengung, man kann sich fast „wie früher“ bewegen.
Aktive Bewegungsübungen sollten in ihrer Dosierung genau auf die Kraftreserven der Muskelkranken abgestimmt sein. Ansonsten besteht die Tendenz, überangestrengte Fehlbewegungen (sog. „Ausweichbewegungen“) zu benutzen, um das Bewegungsziel zu erreichen. Das wäre nicht besonders schlimm, wenn dadurch nicht die durch gezielte Dehnung erreichten Verbesserungen und Erleichterungen wieder zunichte gemacht würden. Gerade die Kombination von Dehnung und erleichterter Bewegung wirkt sich günstig auf Körperhaltung und Koordination aus (Abb. 5, rechts). Hier leistet der Schlingentisch gute Dienste, denn um pendelnd aufgehängte Körperteile zu bewegen, braucht es kaum Kraftanstrengung, man kann sich fast „wie früher“ bewegen.
Dauerhaft
Die Dauer der Dehnung wird eher hoch angesetzt, um dem Körper Zeit zu lassen und spürbare Effekte zu erreichen. Daher kann es vorteilhaft sein, angenehme Dehnungspositionen über einige Minuten einzunehmen. Das funktioniert jedoch nur dann, wenn der Therapeut klare Akzente setzt. Dabei sind Hilfsmittel und Geräte zur Unterstützung sehr hilfreich und sinnvoll.
Entspannen
Zur Steigerung von Effektivität und Wohlbefinden während der Dehnungstherapie sind Maßnahmen zur Lösung der Muskelspannung sinnvoll. Dazu gehören Wärmetherapie, Ultraschall (im Zweifelsfall vorher) und Massagetechniken – hier kann der Patient sich auf die Veränderung seines Muskelgefühls konzentrieren.
Festes Gewebe
Einige Erkrankungen bewirken so hartnäckige bindegewebige Verkürzungen, dass sie einer manuellen Dehnungstherapie nicht mehr zugänglich sind. In Fällen ausgedehnter Gewebeversteifungen kann intensive Faszienbehandlung zusätzlich sehr effektiv sein.
Alltagsgerechte Schwerpunkte
Dem behandelnden Therapeuten stellt sich oft das Problem, eine Vielzahl von kontrakten Strukturen bearbeiten zu müssen, aber nur eine begrenzte Zeit zur Verfügung zu haben. Er sollte sich daher festlegen, welche Schwerpunkte die größte Wirksamkeit im Alltag des Patienten versprechen. Diese Frage ist besonders in der ambulanten Betreuung von Bedeutung, denn die Behandlungsdichte ist gegenüber der stationären Therapie geringer.
Sinnvoll erscheinen Behandlungsschwerpunkte, die gezielt nach dem physiotherapeutischen Befund gesetzt werden und die intensiv genug sind, um einen individuellen Funktionsgewinn zu erzielen.
Ein Beispiel:
Wenn feststeht, dass ein Patient mit kontrakten Ellbogengelenken seine Arme nur noch zu bestimmten Alltagstätigkeiten, z. B. Essen, einsetzen kann und er an sich keine größere „Reichweite“ benötigt, kann dies therapeutisch durchaus bedeuten, dass man sich sehr intensiv einer wichtigeren Funktion zuwendet.
Betrachten wir Bewegungseinschränkungen doch mal vor dem Hintergrund des individuellen Patientenalltags. Nutzen dem Dystrophiker die Therapiemaßnahmen, oder verfällt er danach sofort wieder in alte Schonhaltungen?
Auch sollte bedacht werden, dass die Verbesserung der Mobilität eines Körperbereichs immer schon mit anderen Funktionen in Zusammenhang steht.
Beispiel 1: Gute Beweglichkeit der Hüftgelenke kann die Sitzhaltung begünstigen, was wiederum zur Atemerleichterung, leichterem Schlucken und Sprechen sowie erleichtertem Armeinsatz beitragen kann.
Beispiel 2: Gute Beweglichkeit der Schultergelenke kann die Ausrichtung des Schulter- und Nackenbereichs erleichtern und Nacken- und Kopfschmerzen beeinflussen (siehe Abb. 5. Das linke Bild zeigt, wie sich eine ungünstige Schulterstellung negativ auf den Nacken auswirkt. Das rechte Bild zeigt die entsprechende Optimierung)..
Auch das ist ein Grund, warum nicht viele Gelenke hintereinander kurz, sondern nach individueller Notwendigkeit wenige Gelenke intensiv bearbeitet werden sollten.
Tricks zulassen?
Jeder Muskelkranke beherrscht eigene Tricks, um mit den Tücken des Alltags klarzukommen. Zu viele therapeutische „Korrekturen“ können die eingespielten Abläufe beeinträchtigen. Wenn jedoch schmerzhafte Fehlhaltungen vorliegen, sollte versucht werden, die Fehlstatik mit therapeutischen Techniken oder mit Hilfsmitteln auszugleichen.
Muskel- und Körpergefühl
Manchmal ist die gut gemeinte Dehnung aus Patientensicht „erfolglos“. Ein Beispiel ist die Behandlung von Spitzfüßen, verursacht durch verkürzte Waden- und Fußmuskeln. Trotz noch soviel Zugkraft aus Therapeutenhand spürt der Muskelkranke manchmal keinen Dehnungseffekt. Unnötig und vielleicht schädlich wäre es, die Zugkraft mit aller Gewalt weiter zu steigern, bis sich die Struktur „gedehnt“ anfühlt.
Was könnten Gründe sein?
a) Dystrophische Muskeln sind mehr mit Binde- und Fettgewebe durchsetzt als gesunde. Da der prägnanteste Bewegungs- und Dehnungseindruck aber vor Allem aus Sensoren der Muskelfasern stammt, fehlt es quasi an Fühlern zum Erkennen der Längenveränderung.
b) Es könnte auch sein, dass das Bewegungsempfinden aufgrund des dauernden Nichtgebrauchs teilweise „verlernt“ wurde.
 In solchen Fällen hat es sich bewährt, passiv kleine rhythmische Bewegungen vorzuschalten, um die Muskelempfindlichkeit zu verbessern. Dies kann in Form kleiner Ausschüttelungen des Fußes erfolgen, oder in Form einer Wadenschüttelung (Abb. 6). Danach ist das Dehnungsempfinden oft deutlich besser. Sollte dann noch eine Stehübung folgen, hätte der Betroffene wahrscheinlich zusätzlich ein besseres Balancegefühl.
In solchen Fällen hat es sich bewährt, passiv kleine rhythmische Bewegungen vorzuschalten, um die Muskelempfindlichkeit zu verbessern. Dies kann in Form kleiner Ausschüttelungen des Fußes erfolgen, oder in Form einer Wadenschüttelung (Abb. 6). Danach ist das Dehnungsempfinden oft deutlich besser. Sollte dann noch eine Stehübung folgen, hätte der Betroffene wahrscheinlich zusätzlich ein besseres Balancegefühl.
Routine? Besser nach Befund
Routinemäßiges Dehnen, „wie man es immer macht“, ist nicht zu empfehlen und zum Teil sinnlos. Nicht immer sind zum Beispiel die rückwärtigen Oberschenkelmuskeln (Ischiocrurales) kurz – das wäre zu erkennen in ständig gebeugten Knien. Im Gegenteil: Wer ein ausgeprägtes Hohlkreuz hat, leidet proximal (hüftnah) wahrscheinlich unter völliger Kraftlosigkeit dieser Muskeln, sie sind dann regelrecht „ausgeleiert“. Es hätte natürlich keinen Sinn, sie per Dehnung weiter zu strapazieren. Der Physiotherapeut findet in seinem Befund der Muskelkraft sicherlich den passenden Ansatz.
Verkürzung oder Verkrampfung?
 Wenn Muskelverhärtungen vorliegen, hilft nicht immer nur therapeutische Dehnung – vielleicht ist Entkrampfung nützlicher: Myotone Erkrankungen reagieren zum Beispiel nur bedingt auf Dehnungstherapie mit den üblichen Haltephasen, die Myotonie könnte sich unter Umständen durch den Belastungsreiz sogar kurzfristig verstärken.
Wenn Muskelverhärtungen vorliegen, hilft nicht immer nur therapeutische Dehnung – vielleicht ist Entkrampfung nützlicher: Myotone Erkrankungen reagieren zum Beispiel nur bedingt auf Dehnungstherapie mit den üblichen Haltephasen, die Myotonie könnte sich unter Umständen durch den Belastungsreiz sogar kurzfristig verstärken.
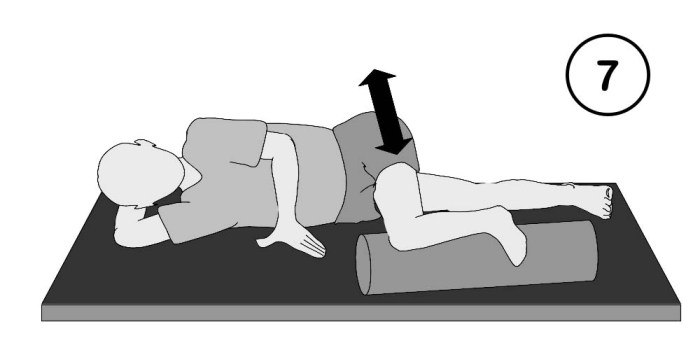
Hier kann rhythmisches Mobilisieren entkrampfend wirken: Entweder rollt der Therapeut Arm, Bein oder Rumpf (Abb. 7), oder er schüttelt bzw. klopft die liegende Extremität sanft gegen den Untergrund.
Füße entlasten
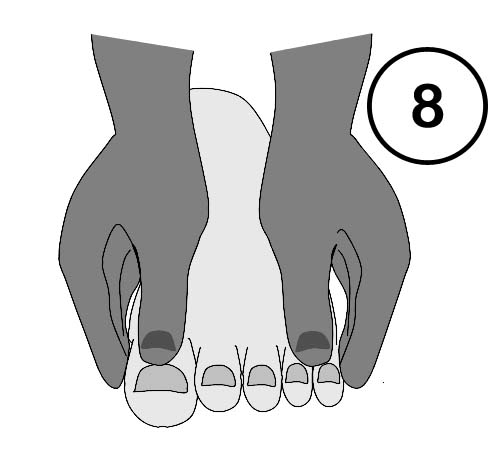 Warum nicht mal Dehnungstherapie für die Füße? Je unsicherer jemand steht, desto notwendiger ist die muskuläre Schutzspannung der Füße, denn die suchen krampfhaft Halt am Boden. Bevor also ein myopathischer Patient Steh- oder Gehübungen unternimmt, kann eine vorgeschaltete Mobilisation der kleinen Fußmuskeln (Abb. 8) sehr hilfreich sein. Wenn es uns gelingt, verkrampfte Füße zu lockern, schaffen wir eine optimale Basis für ökonomischen und kraftsparenden Muskeleinsatz des Körpers.
Warum nicht mal Dehnungstherapie für die Füße? Je unsicherer jemand steht, desto notwendiger ist die muskuläre Schutzspannung der Füße, denn die suchen krampfhaft Halt am Boden. Bevor also ein myopathischer Patient Steh- oder Gehübungen unternimmt, kann eine vorgeschaltete Mobilisation der kleinen Fußmuskeln (Abb. 8) sehr hilfreich sein. Wenn es uns gelingt, verkrampfte Füße zu lockern, schaffen wir eine optimale Basis für ökonomischen und kraftsparenden Muskeleinsatz des Körpers.
——————
Weitere praxisnahe Informationen zur Behandlung neuromuskulärer Patienten finden Sie im
Fachbuch „Neuromuskuläre Patienten physiotherapeutisch behandeln,
erweiterte Ausgabe 2012“, Eigenverlag.
19,80 € (gebundener Ladenpreis, incl. Versand) – ISBN 978-3-00-039616-8
Bestellung über den Buchhandel oder direkt beim Autor: behandeln@online.de![]()
Unter der gleichen Mailadresse können Sie auch gerne unverbindlich Kontakt aufnehmen, wenn Sie einfach nur Fragen oder Anregungen haben.
Autor:
Martin Kemper,
Fachlehrer an der IB-GIS Physiotherapieschule Höxter (Kooperation mit der Asklepios-Weserberglandklinik).
Von 1985 bis 2005 Mitglied im Kompetenzteam einer Therapiestudie mit neuromuskulären Patienten (auf Initiative der Muskelschwundhilfe Hamburg, Näheres siehe Text).
Mitglied im Bundes-Arbeitskreis Physiotherapie-Ergotherapie-Logopädie der Deutschen Gesellschaft für Muskelkranke Freiburg, DGM.